
Unser MRT-Spezialist. Für die High-End-Beatmung bei MRT-Untersuchungen





Dank TeslaSpy können Sie stets den Sicherheitsabstand zwischen Beatmungsgerät und MRT-Scanner einhalten.

Sie haben die Wahl zwischen verschiedensten Beatmungsschlauchsystemen in unterschiedlichen Längen, die für den MRT-Raum geeignet sind.

Die Bremse mit automatischer Sperre arretiert das Fahrgestell sofort und verhindert, dass das Beatmungsgerät versehentlich in Richtung MRT-Scanner rollt.

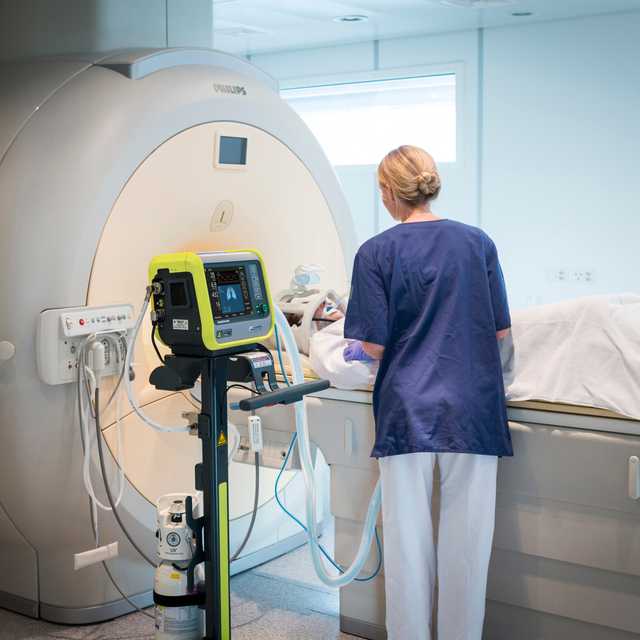
Der HAMILTON-MR1 kann nah an einen MRT-Scanner herangebracht werden, da er für ein statisches Magnetfeld von bis zu 50 mT ausgelegt ist. Im Vergleich zu Beatmungsgeräten mit schwächerer Abschirmung gegen das Magnetfeld bietet er Ihnen mehr Freiheit bei der Platzierung des Gerätes, einen grösseren Bewegungsspielraum und mehr Flexibilität für Ihre Arbeitsabläufe und für das Einrichten des Patienten.
Weniger Abstand zum Scanner bedeutet, Sie können kürzere Beatmungsschlauchsysteme verwenden. Ihr Vorteil ist ein geringeres komprimierbares Volumen, was sich positiv auf die Gesamtqualität der Beatmung auswirken kann.

Die Schnellentriegelungstaste des Transportkits ermöglicht es Ihnen, das Gerät mit nur einem Knopfdruck vom Fahrgestell zu lösen. Und genauso einfach lässt es sich wieder befestigen.
Entdecken Sie den HAMILTON-MR1 aus allen Blickwinkeln und klicken Sie auf die Hotspots, um mehr zu erfahren.
| Patientengruppen | Erwachsene/Pädiatrie, Neonaten |
|---|---|
| Abmessungen (B x T x H) | 320 x 220 x 270 mm (Beatmungseinheit) 630 x 630 x 1400 mm (inkl. Fahrgestell) |
| Gewicht | 6,8 kg 21 kg mit Fahrgestell |
| Monitorgröße und -auflösung | 214 mm (8,4 Zoll) Diagonale 640 x 480 Pixel |
| Abnehmbarer Monitor | |
| Akkulaufzeit | 8 h mit zwei Batterien |
| Hotswap-fähige Batterie | |
| Luftzufuhr | Integrierte Turbine |
| O2-Anschluss | DISS (CGA 1240) oder NIST |
| Konnektivität | USB-Anschluss |
| Lautstärke | 42 dB im Normalbetrieb |
| Volumenkontrolliert, flowkontrolliert | |
|---|---|
| Volumenorientiert, adaptiv druckkontrolliert | |
| Intelligent Ventilation | ASV® |
| Nichtinvasive Beatmung | |
| High-Flow | |
| Grafische Darstellung der Lungenmechanik (Dynamische Lunge) | |
|---|---|
| Grafische Darstellung der Abhängigkeit des Patienten vom Beatmungsgerät | |
| Messung des ösophagealen Drucks | |
| Kapnographie | |
| SpO2-Monitoring |
| Beurteilung der Rekrutierbarkeit und Lungenrecruitment (P/V Tool Pro) | |
|---|---|
| Synchronisierung zwischen Patient und Beatmungsgerät (IntelliSync+) | |
| CPR-Beatmung | |
| Hamilton Connect-Modul |
| Remote-Verbindung zum Befeuchter HAMILTON-H900 | |
|---|---|
| Integrierter IntelliCuff Cuff-Druck-Kontroller | |
| Integrierter pneumatischer Vernebler | |
| Integrierter Aerogen-Vernebler | |
| Kompatibilität mit dem Sedaconda ACD-S Narkoseverabreichungssystem |
Der Beatmungsmodus ASV passt rund um die Uhr und mit jedem Atemzug, von der Intubation bis zur Extubation, Atemfrequenz, Tidalvolumen und Inspirationszeit kontinuierlich und gemäss der Lungenmechanik und Atembemühungen des Patienten an.
Der integrierte pneumatische Vernebler ist vollständig mit dem Inspirations- und Exspirationsrhythmus synchronisiert.
Ein integrierter, synchronisierter Aerogen-Vernebler ist als Option verfügbar (
Dank der fein vernebelten Aerosolpartikel können Sie Bronchospasmen lösen, die Beatmungseffizienz steigern und Hyperkapnie verringern (
Die Sprechventil-Option ermöglicht Patienten mit Tracheostomie das Sprechen und Schlucken, auch während sie beim Atmen unterstützt werden.
Bei den druckkontrollierten Modi (PCV+, SPONT, PSIMV+) wurden Monitoring, Triggerung und der Umgang mit Alarmen durch das Beatmungsgerät auf die Verwendung von Sprechventilen angepasst.
Die CPR-Beatmung passt die Einstellungen des Beatmungsgerätes während einer Reanimation an. Der Modus unterstützt die Abläufe während der Reanimation durch schnellen Zugriff auf vorkonfigurierbare Einstellungen, die Anpassung der Alarm- und Triggerwerte sowie die Anzeige eines CPR-Timers.
Die für die CPR-Beatmung relevanten Hauptmonitoring-Parameter und -Kurven werden ebenso angezeigt.
Die Grafik „Beatm.Status“ stellt sechs Parameter im Zusammenhang mit der Abhängigkeit des Patienten vom Beatmungsgerät dar. Dazu gehören Oxygenierung, CO2-Eliminierung und Patientenaktivität.
Ein sich in der Säule nach oben und unten bewegender Schwimmer zeigt den aktuellen Wert für jeden Parameter an.
Die Grafik „Dynam.Lunge“ zeigt eine grafische Echtzeitdarstellung der folgenden wichtigen Monitoring-Daten an:
Die nichtinvasiven Beatmungsmodi ermöglichen druckunterstützte, durch den Flow gesteuerte spontane Atemzüge (NIV und NIV-ST) und geben druckkontrollierte und zeitgesteuerte maschinelle Atemhübe ab (NIV-ST).
Im Vergleich zu Beatmungsgeräten, die Druckluft einsetzen, sind unsere turbinenbetriebenen Beatmungsgeräte in der Lage, einen höheren Spitzenflow zu liefern. Dies garantiert eine optimale Performance selbst bei grossen Leckagen.
Die Therapie mit High-Flow Nasenkanüle (
Das Beatmungsgerät kann einen dynamischen Loop anzeigen, der auf einer ausgewählten Kombination überwachter Parameter basiert. Mit der Trendfunktion können Sie Trendinformationen für die Monitoring-Parameter und den Zeitrahmen Ihrer Wahl anzeigen.
Das Gerät speichert fortlaufend alle überwachten Parameter, selbst im Standby-Modus.
Die nCPAP-Modi sind so ausgelegt, dass Sie nur den gewünschten CPAP-Druck einstellen müssen. Der Flow wird dann abhängig vom Patientenzustand und allfälligen Leckagen angepasst. Dies verhindert unerwünschte Spitzendrücke, garantiert eine hoch effiziente Leckagekompensation und trägt zur Senkung des Sauerstoffverbrauchs bei. Dank hoher Messsensitivität erfolgt die Anpassung des Flows sehr rasch.

Unsere vormontierten Beatmungsschlauchsets enthalten die wichtigsten Verbrauchsmaterialien für den Betrieb des Beatmungsgerätes, praktisch verpackt in einem einzigen Beutel.
Alle unsere wesentlichen Verbrauchsmaterialien wurden speziell für die Hamilton Medical Beatmungsgeräte entwickelt und bieten garantierte Herstellerqualität.

Für die Steuerung der Beatmung müssen Sie normalerweise mehrere Parameter einstellen, z. B. Druck, Volumen, Trigger für die Inspiration und Exspiration, Cuff-Druck und mehr. Und jedes Mal, wenn sich der Patientenzustand ändert, müssen Sie eine oder sogar mehrere Nacheinstellungen vornehmen.
Um diesen Prozess zu vereinfachen und manuelle Einstellungen zu reduzieren, haben wir eine Reihe von Lösungen entwickelt:
Die adaptive Druckunterstützung (Adaptive Support Ventilation, ASV) ist ein Beatmungsmodus, der Atemfrequenz, Tidalvolumen und Inspirationszeit je nach Lungenmechanik und Atemarbeit des Patienten kontinuierlich anpasst. ASV verkürzt nachweislich die Dauer der maschinellen Beatmung bei verschiedenen Patientengruppen und erfordert weniger manuelle Einstellungen (
Herkömmliche Lösungen für das Cuff-Druck-Management erfordern, dass Sie den Cuff-Druck von Hand überwachen und einstellen.
IntelliCuff sichert die Atemwege Ihres Patienten (

Sobald ein Problem auftritt, macht Sie das Beatmungsgerät mit Hilfe der Alarmleuchte, des akustischen Signals und der Meldungszeile darauf aufmerksam.
Die On-Screen Hilfe bietet Ihnen Vorschläge, wie Sie den Alarm beheben können.

Wir möchten, dass Ihr Patient so schnell wie möglich wieder vom Beatmungsgerät getrennt werden kann. Hierzu stellen wir Ihnen Hilfsmittel zur Verfügung, die Sie bei der Umsetzung Ihres Entwöhnungsprotokolls unterstützen.
Dazu gehören visuelle Hilfsmittel und Beatmungsmodi, die die spontane Atmung fördern.
Unsere Online-Academy bietet einfach zu befolgende Lernwege, um Sie so schnell wie möglich mit den Produkten und Technologien von Hamilton Medical vertraut zu machen.

Wir arbeiten ständig daran, unsere Produkte weiterzuentwickeln. Neue Funktionen werden hinzugefügt und bestehende Funktionen verbessert, damit Sie während der gesamten Lebensdauer Ihres Beatmungsgerätes immer Zugang zur neuesten Beatmungstechnologie haben.


Sei es auf der Intensivstation, in MRT-Räumen oder während des Transports – die Benutzeroberfläche aller Beatmungsgeräte von Hamilton Medical wird identisch bedient.
Unser Ventilation Cockpit integriert komplexe Daten in intuitive Grafiken.
Bei der Entwicklung unseres Zubehörs achten wir auf grösstmögliche Patientensicherheit und Benutzerfreundlichkeit. Wann immer möglich, integrieren wir es in unsere Beatmungsgeräte, um die Verwendung des gesamten Beatmungssystems zu vereinfachen.

Unser Team von Beatmungsexperten unterstützt Sie gerne bei der Auswahl des perfekten Beatmungsgeräts für Ihre klinische Umgebung und hilft Ihnen, Ihre Therapieziele zu erreichen. Fordern Sie ein individuelles Angebot an oder vereinbaren Sie einen Rückruf für weitere Informationen.